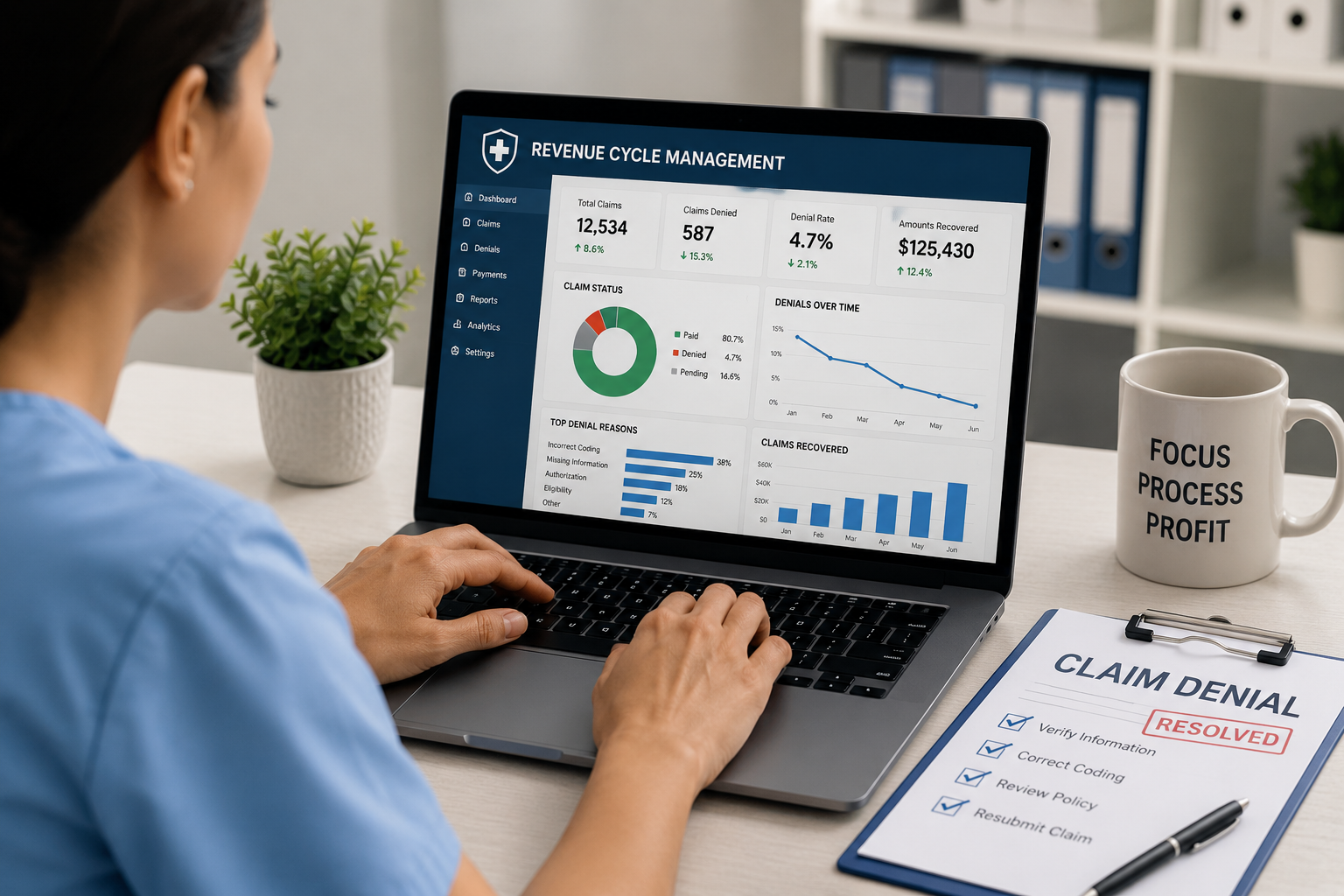
Jeder abgelehnte medizinische Anspruch stellt eine direkte Belastung für das Geschäftsergebnis Ihrer Praxis dar. Wenn Ihre internen Mitarbeiter gezwungen sind, ständig unbezahlten Rechnungen nachzujagen, Die Patientenversorgung rückt zwangsläufig in den Hintergrund.
Wie können Sie diesen Development umkehren und Ihren Cashflow schützen? Der effektivste Weg, die Ablehnungsrate Ihrer Ansprüche zu senken, ist durch Experten-Outsourcing. Ein engagiertes Income-Cycle-Administration-Group bekämpft die Grundursachen von Ablehnungen durch:
- Strenge Prüfung vor der Einreichung: Ansprüche auf Genauigkeit prüfen vor sie erreichen jemals den Zahler.
- Zugang zu zertifizierten Programmierern: Nutzen Sie Fachwissen, um komplexe, sich ständig ändernde Abrechnungsregeln zu bewältigen, ohne Ihr internes Private von den Patienten abzuziehen.
- Proaktive Workflow-Veränderungen: Weg von der reaktiven Fehlerbehebung hin zur strikten Entrance-Finish-Denial-Prävention.
Durch diesen fokussierten Ansatz werden die Reibungsverluste, die zu einem Burnout in der Verwaltung führen, direkt beseitigt. Die Bewältigung der Komplexität der medizinischen Abrechnung erfordert ein Maß an Präzision, für das vielbeschäftigte interne Groups einfach nicht die Zeit haben.
In diesem Leitfaden untersuchen wir die versteckten Kosten von Abrechnungsineffizienzen und skizzieren umsetzbare Strategien zur vollständigen Überarbeitung Ihres Umsatzzyklus.
Eine überhöhte Ablehnungsquote bei Ansprüchen führt zu einem gefährlichen Engpass im Cashflow Ihrer Praxis. Wenn sich Zahlungen über Wochen oder Monate verzögern, werden die Betriebsbudgets schnell knapp.
Darüber hinaus führt die Nachbearbeitung dieser abgelehnten Anträge zu einem erheblichen Verwaltungsaufwand Burnout des Personals. Anstatt sich auf die Patienteneinbindung zu konzentrieren, ist Ihr Entrance-Workplace-Group in einem frustrierenden Kreislauf aus endlosen Telefonanrufen und komplexen Zahlerportalen gefangen.
Um zu verstehen, wie dieser Umsatzverlust gestoppt werden kann, müssen Sie zunächst feststellen, wo der Prozess fehlschlägt. Obwohl jede Arztpraxis einzigartig ist, sind die meisten abgelehnten Anträge auf einige vorhersehbare Engpässe zurückzuführen.
Hier sind die häufigsten Übeltäter, die Ihren Umsatzzyklus stören:
- Codierungsfehler: Die Verwendung veralteter, unspezifischer oder nicht übereinstimmender ICD-10- und CPT-Codes führt sofort dazu, dass ein Anspruch von automatisierten Zahlersystemen abgelehnt wird.
- Fehlende oder ungenaue Informationen: Einfache Schreibfehler, etwa ein falsch geschriebener Title, ein fehlendes Geburtsdatum oder ein falscher Versicherungsausweis, können den gesamten Zahlungsvorgang zum Stillstand bringen.
- Versäumte Einreichungsfristen: Gelingt es dem Zahler nicht, innerhalb des strengen Zeitfensters des Zahlers einen neuen Anspruch einzureichen oder keinen Einspruch einzulegen, führt dies zu einem dauerhaften Verlust und nicht erstattungsfähigen Umsatz.
- Fehlende vorherige Genehmigung: Die Durchführung spezieller Verfahren ohne vorherige Einholung der erforderlichen Versicherungsgenehmigungen führt quick immer zu einer Ablehnung.
Selbst die engagiertesten internen Abrechnungsmitarbeiter stoßen irgendwann an Grenzen, wenn sie versuchen, den Umsatzzyklus einer wachsenden Praxis zu verwalten. Die Anforderungen der modernen Gesundheitsverwaltung erfordern einen speziellen Fokus, den ein generalisiertes Group einfach nicht aufrechterhalten kann.
Die Komplexität sich ständig ändernder Codes
Medizinische Kodierung ist alles andere als ein statischer, einmaliger Lernprozess. Mit Tausende Aktualisierungen der ICD-10- und CPT-Richtlinien Die Einhaltung der Vorschriften, die jedes Jahr veröffentlicht werden, ist praktisch eine Vollzeitbeschäftigung.
Wenn Ihren Mitarbeitern die nötigen Stunden fehlen, um sich mit diesen laufenden regulatorischen Veränderungen auseinanderzusetzen, kostspielige Codierungsfehler werden unvermeidlich. Ein einfaches Missverständnis eines neu eingeführten Modifikators kann sofort eine automatische Ablehnung auslösen und Ihre Erstattung monatelang verzögern.
Ressourcenzuweisung vs. Patientenversorgung
In vielen Kliniken ist das Private an der Rezeption gezwungen, ständig Multitasking zu betreiben. Sie müssen ihre Aufmerksamkeit zwischen der Begrüßung nervöser Patienten, dem Beantworten klingelnder Telefone und dem Versuch, sich in äußerst komplexen Versicherungsportalen zurechtzufinden, aufteilen.
Dieser stark gespaltene Fokus ist ein Hauptkatalysator für Schreibfehler und fehlende Ablagefenster. Wenn Mitarbeiter zu stark beansprucht werden, werden sie durch eine Praxis ungewollt in eine schwierige Ecke gedrängt.
Sie müssen mit konkurrierenden Prioritäten jonglieren, die unweigerlich zu Systemzusammenbrüchen führen:
- Ständige Unterbrechungen: Der Versuch, komplexe Versicherungsberechtigungen genau zu überprüfen und gleichzeitig einen überfüllten, hektischen Warteraum aktiv zu verwalten.
- Mangel an tiefer Spezialisierung: Von einem einzelnen Teammitglied wird erwartet, dass es nahtlos zwischen einfühlsamer Patientenbetreuung und strengen, analytischen Abrechnungsregeln für medizinische Zwecke hin und her wechselt.
- Es häufen sich Rückstände bei Ablehnungen: Abgelehnte Anträge häufen sich im System, weil das Private einfach nicht die nötige ununterbrochene Arbeitszeit hat, um die Anträge ordnungsgemäß zu untersuchen, zu korrigieren und Einspruch einzulegen.
Wenn Sie Ihren Mitarbeitern an vorderster Entrance die Final der Again-Workplace-Abrechnung abnehmen, verändert sich die gesamte Dynamik Ihrer Klinik. Beim Übergang zu einem ausgelagerten Modell geht es darum, hochrangige, gezielte Fähigkeiten in Ihren Umsatzzyklus einzubringen.
Nach der Analyse zahlreicher Umsatzzyklen hängt der Übergang vom internen Kampf zum optimierten Cashflow immer von einigen zentralen betrieblichen Verbesserungen ab.
Fachkompetenz auf Abruf
Ein ausgelagertes Income-Cycle-Administration-Group lebt und lebt die medizinische Abrechnung. Sie sind vollständig von den täglichen, unvorhersehbaren Störungen im Umgang mit Patienten isoliert.
Da sie ohne diese Ablenkungen arbeiten, konzentrieren sie sich gezielt auf Ihre finanzielle Gesundheit, indem sie:
- Fehlerfreie Anwendung der neuesten CPT- und ICD-10-Updates.
- Navigieren Sie mit absoluter Präzision durch komplexe, zahlerspezifische Richtlinien.
- Kontinuierliche Nachverfolgung alternder Forderungen.
Proaktive Ablehnungsmanagement-Workflows
Der traditionelle interne Abrechnungsansatz ist von Natur aus reaktiv. Mitarbeiter warten in der Regel auf eine Ablehnung, bevor sie sich an die Behebung des Issues machen. Experten-Outsourcing stellt dieses Modell völlig um.
Engagierte Rechnungssteller nutzen hochentwickelte Clearinghouse-Software program, um ihre Rechnungen konsequent zu verwalten Schrubben Sie jeden einzelnen Anspruch für Fehler vor Vorlage. Diese proaktive Strategie erkennt fehlende Modifikatoren, entbündelte Codes und nicht übereinstimmende Patientendaten, während diese noch einfach und schnell korrigierbar sind.
Erweiterte Analysen und Berichte
Sie können ein systemisches Drawback nicht beheben, wenn Sie seine Grundursachen nicht messen. Führende ausgelagerte Groups nutzen fortschrittliche Datenanalysen, um genau zu identifizieren Warum Ihre Ansprüche werden von vornherein abgelehnt.
Indem sie historische Developments erkennen (z. B. wenn ein bestimmter Versicherungszahler ein bestimmtes Verfahren immer wieder ablehnt), können sie Ihre Frontend-Prozesse aktiv anpassen, um zu verhindern, dass diese spezifischen Ablehnungen jemals wieder vorkommen.
Die Auswirkungen in der Praxis: Eine Reduzierung um 40 %
Ich habe die finanziellen Auswirkungen dieser Transformation aus erster Hand gesehen. Nach der Umstellung der überlasteten internen Abrechnungsabteilung auf ein RCM-Expertenteam sank die Gesamtablehnungsrate einer von uns überwachten mittelgroßen Spezialklinik in nur drei Monaten um 40 %.
Sie kämpften nicht mehr mit unvorhersehbaren Cashflows, sondern erfreuten sich nun einer verlässlichen, stabilen finanziellen Grundlage, da die Grundursachen für ihre Ablehnungen systematisch beseitigt wurden.
Um die Ablehnungsquote Ihrer Ansprüche dauerhaft zu senken, müssen Sie dieses Wissen in konkrete betriebliche Änderungen umwandeln.
Basierend auf umfangreicher Erfahrung in der Umsatzzyklusoptimierung sind hier sechs umsetzbare Schritte, die Sie sofort ergreifen können, um kein Geld mehr auf dem Tisch liegen zu lassen:
1. Überprüfen Sie Ihre aktuellen Arbeitsabläufe
Bevor Sie den Engpass beheben können, müssen Sie ihn finden. Rufen Sie Ihre Clearinghouse-Berichte der letzten 90 Tage ab und kategorisieren Sie jede einzelne Ablehnung. Sind die meisten Ihrer Ablehnungen auf Kodierungsfehler, verpasste Autorisierungsfenster oder Probleme mit der Patientenberechtigung zurückzuführen? Identifizieren Sie Ihren Fehlerpunkt mit dem höchsten Volumen ermöglicht es Ihnen, die kritischsten Lecks zuerst zu selektieren.
2. Implementieren Sie eine strikte Entrance-Finish-Verifizierung
Warten Sie nicht, bis der Arzt den Patienten untersucht hat, um festzustellen, dass seine Versicherung erloschen ist. Schulen Sie Ihre Rezeption, um mindestens 48 Stunden vor dem geplanten Termin den Versicherungsschutz, die aktiven Versicherungsgrenzen und die erforderlichen vorherigen Genehmigungen zu überprüfen. Das frühzeitige Erkennen dieser Unstimmigkeiten ist der einfachste Weg, völlig vermeidbare Ablehnungen zu verhindern.
3. Erstellen Sie ein Quick-Monitor-Beschwerdeprotokoll
Wenn eine Verleugnung durchgeht, wird die Zeit zu Ihrem größten Feind. Für jeden Zahler gelten strenge Beschränkungen für die Einreichung von Einsprüchen, und wenn eine abgelehnte Forderung auf dem Schreibtisch liegen bleibt, entgehen Ihnen garantiert Einnahmen. Entwickeln Sie eine Standardarbeitsanweisung (SOP), die abgelehnte Ansprüche an a weiterleitet benannter Spezialist innerhalb von 24 Stunden nach Erhalt nachzuarbeiten.
4. Überbrücken Sie die Lücke zwischen Klinik- und Abrechnungspersonal
Silos zwischen Ihren Ärzten und Ihrem Backoffice sind eine Hauptursache für Codierungsdiskrepanzen. Wenn den klinischen Aufzeichnungen eines Anbieters die für einen ICD-10-Code auf hoher Ebene erforderliche Spezifität fehlt, ist der Rechnungssteller gezwungen, entweder zu raten oder herunterzucodieren. Planen Sie monatliche Abstimmungsbesprechungen um dem klinischen Private genau zu zeigen, wie sich seine Aufzeichnungsgewohnheiten direkt auf die Genehmigung von Ansprüchen auswirken.
5. Nutzen Sie die Technologie zur Schadensbereinigung
Menschliches Versagen ist unvermeidlich, insbesondere wenn ein internes Group Phasen mit hohem Arbeitsaufkommen durchläuft. Die Integration automatisierter Bereinigungssoftware in Ihr elektronisches Gesundheitsdatensystem (EHR) fungiert als entscheidendes Sicherheitsnetz. Diese Instruments kennzeichnen automatisch fehlende Modifikatoren und inkompatible Codes vor Die Forderung wird gebündelt und an den Zahler gesendet.
6. Bewerten Sie strategische Partnerschaften
Wenn Ihr Audit systemische Probleme aufdeckt, die Ihre derzeitigen Mitarbeiter nicht realistisch bewältigen können, ist es an der Zeit, einen Blick über die eigenen vier Wände zu werfen. Betrachten Sie Outsourcing nicht als Aufwand, sondern als strategisches Geschäftsmanöver. Wenn Sie den richtigen Accomplice finden, können Sie Ihre Abrechnungsvorgänge nahtlos skalieren und wieder volles Vertrauen in Ihre finanzielle Gesundheit gewinnen.
Was gilt als gesunde Anspruchsablehnungsrate?
Eine gesunde, optimierte medizinische Praxis sollte eine Ablehnungsrate von anstreben unter 5 %. Alles, was diesen Schwellenwert dauerhaft überschreitet, ist ein starker Indikator dafür, dass Ihr Umsatzzyklus sofortiges Eingreifen erfordert.
Wie lange dauert es, bis sich nach der Auslagerung der medizinischen Abrechnung Verbesserungen bemerkbar machen?
In den meisten Praxen ist bereits im ersten Schritt eine spürbare Reduzierung der Fehler und eine Stabilisierung des Cashflows zu verzeichnen 30 bis 60 Tage. Bis zum Ablauf von 90 Tagen wird ein RCM-Expertenteam seine proaktiven Scrubbing-Workflows vollständig integriert haben, was zu einem deutlichen, messbaren Rückgang der Ablehnungen insgesamt führt.
Verliere ich die Kontrolle über den Umsatzzyklus meiner Praxis?
Nein. Tatsächlich liefert ein seriöser Outsourcing-Accomplice mehr Transparenz. Anstatt zu raten, wo Ihr Geld gebunden ist, erhalten Sie detaillierte, maßgeschneiderte Berichte und Analysen. Sie verlieren die mühsame Verwaltungsarbeit, erhalten aber absolute Transparenz über Ihre finanzielle Leistung.
Was ist der Unterschied zwischen einem abgelehnten Anspruch und einem abgelehnten Anspruch?
Ein abgelehnter Anspruch gelangt aufgrund rudimentärer Datenfehler (z. B. einer fehlenden Patienten-ID) nie in das System des Zahlers, sodass er schnell korrigiert und ohne formellen Einspruch erneut eingereicht werden kann. Ein abgelehnter Anspruch wurde jedoch vom Zahler bearbeitet und aufgrund klinischer oder Deckungsregeln als nicht zahlbar erachtet, was ein viel komplexeres und zeitaufwändigeres formelles Berufungsverfahren erfordert.
Wie stellen ausgelagerte Abrechnungsteams die HIPAA-Konformität sicher?
Seriöse Outsourcing-Accomplice agieren unter strengen rechtlichen Rahmenbedingungen und nutzen hochsichere, verschlüsselte Systeme. Sie unterzeichnen Enterprise Affiliate Agreements (BAAs) und führen regelmäßige Sicherheitsüberprüfungen durch, um sicherzustellen, dass die geschützten Gesundheitsinformationen (PHI) Ihrer Patienten absolut sicher bleiben und allen Bundesvorschriften vollständig entsprechen.
Lohnt sich Outsourcing für kleinere Arztpraxen?
Ja. Für viele kleine bis mittelgroße Kliniken sind die Kosten eines ausgelagerten Companions deutlich niedriger als die Gesamtkosten aus Gehalt, Sozialleistungen, laufender Schulung und Softwarelizenzen eines internen Rechnungsstellers. Noch wichtiger ist, dass die schiere Menge an Einnahmen, die durch eine deutliche Senkung Ihrer Ablehnungsquote erzielt wird, quick immer die für den Service selbst gezahlten Gebühren in den Schatten stellt.
Verlassen Sie sich bei der Bewältigung einer zunehmenden Herausforderung auf ein überfordertes internes Group komplexe Abrechnungslandschaft ist ein Rezept für überhöhte Ablehnungsraten und schweres Verwaltungs-Burnout. Indem Sie Ihr Administration in die Hände von Experten legen, vermeiden Sie kostspielige reaktive Fehler und ersetzen sie durch proaktive, präzisionsgesteuerte Arbeitsabläufe.
Letztendlich geht es bei der Festlegung Ihrer Anspruchsablehnungsquote darum, sich die nötige Sicherheit zu verschaffen, damit Sie sich auf das Wesentliche konzentrieren können: Wir bieten Ihren Patienten eine außergewöhnliche Betreuung.